Черепне шво на лобі у дитини. Все, що потрібно знати про джерельце. Чим він загрожує
Визначальна роль у формуванні та подальшому розвитку черепа належить мозку, зубам, жувальним м'язам та органам почуттів. У процесі зростання голова зазнає суттєвих змін. У ході розвитку проявляються вікові, статеві та індивідуальні особливості черепа. Розглянемо деякі з них.
Новонароджені
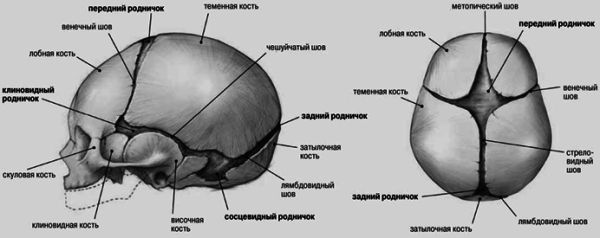
Череп дитини має специфічну структуру. Простір між кістковими елементами заповнює сполучна тканина. У новонароджених повністю відсутні шви черепа. Анатоміяцій частині тіла представляє особливий інтерес. На ділянках з'єднання кількох кісток присутні 6 тім'ячків. Їх покривають сполучнотканинні платівки. Виділяють два непарні (задні і передні) і два парні (соскоподібне, клиноподібне) тім'ячко. Найбільшим вважається лобовий. Він має ромбоподібну форму. Розташовується він у місці зближення лівої та правої лобної та обох тім'яних кісток. За рахунок тім'ячків дуже еластичний. Коли головка плода проходить по родових шляхах, краї даху накладаються одна на одну черепицею. За рахунок цього вона зменшується. До двох років, як правило, утворюються шви черепа. Анатоміяраніше вивчалася доволі оригінально. Медики Середньовіччя прикладали гаряче залізо до області тім'ячків при захворюваннях очей та мозку. Після утворення рубця лікарі викликали нагноєння різними дратівливими засобами. Так вони вважали, що відкривають шлях для шкідливих речовин, що накопичуються. У конфігурації швів медики намагалися розглянути символи, літери. Лікарі вважали, що в них було закладено інформацію про долю пацієнта.

Особливості будови черепа
Ця частина тіла у новонародженого відрізняється невеликим розміром лицьових кісток. Ще однією специфічною рисою є згадані вище джерельця. У черепі новонародженого відзначаються сліди всіх трьох незавершених стадій окостеніння. Джерела - залишки перетинчастого періоду. Їхня наявність має практичне значення. Вони дозволяють кісткам даху зміщуватися. Переднє тім'ячко розташоване по серединній лінії на ділянці з'єднання 4-х швів: 2-х половин вінцевого, лобного та сагітального. Він заростає другого року життя. Задне тім'ячко має трикутну форму. Він розташовується між двома попереду і лускою кістки потилиці ззаду. Він заростає другого місяця. У бічних тім'ячках розрізняють клиноподібний і соскоподібний. Перший знаходиться на ділянці сходження тім'яної, лобової, луски скроневої та великого крила клиноподібної кісток. Заростає на другому-третьому місяці. Соскоподібне тім'ячко розташоване між тім'яною кісткою, основою піраміди у скроневій і лускою потиличною.

Хрящова стадія
На цьому етапі відзначаються такі вікові особливості черепа. Між окремими елементами кісток основи, що не злилися, виявляються хрящові прошарки. Повітряні пазухи ще не розвинені. Через слабкість мускулатури різні м'язові гребені, горби та лінії слабо виражені. З цієї причини, пов'язаної, крім того, з відсутністю жувальної функції, недорозвинені щелепи. практично ні. Нижня щелепа при цьому складається з 2-х незрослих половин. Через це обличчя мало виходить уперед щодо черепа. Воно становить лише 1/8 частину. При цьому у дорослого співвідношення обличчя та черепа – 1/4.
Зміщення кісток
Черепи після народження проявляються в активному розширенні порожнин - носової, мозкової, ротової та носоглотки. Це призводить до зміщення кісток, що оточують їх, у напрямку векторів зростання. Переміщення супроводжується збільшенням протяжності та товщини. При крайовому та поверхневому зростанні починає змінюватися кривизна кісток.

Постнатальний період
На цій стадії проявляються у нерівномірному зростанні лицевого та мозкового відділів. Лінійні розміри останнього збільшуються в 0.5, а першого - в 3 рази. Обсяг мозкового відділу у перші півроку подвоюється, а до 2-х років – потроюється. З 7 років зростання уповільнюється, у пубертатному періоді знову пришвидшується. До 16-18 років припиняється розвиток склепіння. Основа збільшується в довжину до 18-20 років і закінчується, коли закривається клиновидно-потиличний синхондроз. Зростання лицьового відділу більш тривалий і рівномірний. Найактивніше ростуть кістки біля рота. Вікові особливості черепау процесі зростання проявляються у зрощенні частин кісток, розділених у новонароджених, диференціювання у структурі, пневматизації. Рельєф внутрішньої та зовнішньої поверхонь стає більш окресленим. У ранньому віці на швах утворюються рівні краї, до 20 років утворюються зубчасті з'єднання.

Завершальні етапи
До сорока років починається облітерація швів. Вона охоплює всі або більшість з'єднань. У похилому та старечому віці відзначається остеопороз черепних кісток. Починається стоншування пластинок компактної речовини. У ряді випадків спостерігається потовщення кісток. Атрофія у щелеп стає більш вираженою в лицьовому відділі у зв'язку із втратою зубів. Це зумовлює збільшення кута нижньої щелепи. В результаті підборіддя виходить уперед.
Гендерні ознаки
Існує кілька критеріїв, за якими відрізняється чоловічий череп від жіночого. До таких ознак відносять ступінь виразності шорсткостей і бугристостей на ділянках прикріплення м'язів, розвиненості та потиличного зовнішнього бугра, виступи верхньої щелепи та ін. Чоловічий череп більш розвинений у порівнянні з жіночим. Його обриси більш незграбні за рахунок вираженості шорсткостей і бугристостей на ділянках прикріплення жувальних, скроневих, потиличних і шийних м'язів. Лобові та тім'яні горби більше розвинені у жінок, у чоловіків - надпереносся та надбрівні дуги. в останніх важча і більша нижня щелепа. В області нижнього краю та кутів внутрішньої частини підборіддя чітко виражена бугристість. Це обумовлюється прикріпленням двочеревних, жувальних та крилоподібних м'язів. Залежно від гендерної власності різниться і форма черепа людини. У чоловіків відзначається скошений лоб, який переходить у округле тім'я. Нерідко спостерігається височина у напрямку стрілоподібного шва. Лоб жінок вертикальніший. Він перетворюється на плоске тем'я. У чоловіків очниці нижчі. Зазвичай, вони мають прямокутну форму. Їхній верхній край потовщений. У жінок очниці розташовані вище. Вони наближені до овальної чи круглої формі з верхніми гострішими і тонкими краями. На жіночому черепі альвеолярний відросток нерідко виступає вперед. Носолобний кут у чоловіків виражений здебільшого чітко. На жіночому черепі лобова кістка до носових переходить плавніше.

Додатково
Форма черепа людини впливає на розумові здібності. За результатами численних досліджень антропологів можна зробити висновок, що немає підстав вважати, що в будь-якої раси переважають розміри мозкового відділу. У бушменів, пігмеїв та деяких інших племен розміри голови дещо менші, ніж у інших людей. Це їх невеликим зростанням. Часто зменшення величини голови може бути результатом поганого харчування протягом століть та впливом інших несприятливих факторів.
Краніосиностоз характеризується передчасним зрощенням одного або більше черепних швів, що часто призводить до ненормальної форми голови. Це може бути результатом первинного неправильного окостеніння (первинний краніосиностоз) або, що найчастіше зустрічається, порушення росту головного мозку (вторинний краніосиностоз).
Захворювання найчастіше виникає внутрішньоутробно або в дуже ранньому віці. Воно піддається винятково хірургічного лікування, хоча позитивний результат можливий не завжди.
Класифікація краніосиностозу та причини його розвитку
Нормальна осифікація склепіння черепа починається в центральній області кожної кістки черепної коробки та проходить назовні до черепних швів. Що вказує на норму?
- Коли вінцевий шов відокремлює дві лобові кістки від тім'яних кісток.
- Метопічний шов відокремлює лобові кістки.
- Сагітальний шов відокремлює дві тім'яні кістки.
- Лямбдоподібний шов відокремлює потиличну кістку від двох тім'яних кісток.
Основним фактором, який стримує несвоєчасне зрощення кісток черепа, вважається зростання мозку. Варто підкреслити, що нормальне зростання кожної черепної кістки відбувається перпендикулярно кожному шву.
- Простий краніосиностоз - це термін, який використовується в ситуаціях, коли тільки один шов зрощується передчасно.
- Термін комплексний, або сполучний краніосиностоз, використовується для опису передчасного зрощення кількох швів.
- Коли діти, що показують симптоми краніосиностозу, також страждають на інші потворності тіла, це називається синдромальним краніосиностозом.
Первинний краніосиностоз
При передчасному зрощенні одного або більше швів зростання черепа може бути обмежене перпендикулярними швами. Якщо кілька швів зрощуються в той час, коли мозок все ще змінюється у розмірах, внутрішньочерепний тиск може збільшитись. І це часто закінчується рядом найскладнішої симптоматики, аж до смерті.
Різновиди первинного краніосиностозу (передчасного зрощення)
- Скафоцефалія – стрілоподібний шов.
- Передня плагіоцефалія – перший вінцевий шов.
- Брахіцефалія – двосторонній вінцевий шов.
- Задня плагіоцефалія – раннє закриття одного ламбдоподібного шва.
- Тригоноцефалія – передчасне зрощення метопічного шва.
Вторинний краніосиностоз
Частіше, ніж при первинному типі, цей різновид патології може призвести до раннього зрощення швів через первинну недостатність росту мозку. Оскільки зростання мозку контролює відстань кісткових пластинок одна від одної, розлад його зростання є основною причиною передчасного зрощування всіх швів.
При цьому різновиді патології внутрішньочерепний тиск, як правило, нормальний, і тут рідко буває потреба в хірургії. Як правило, відсутність зростання мозку призводить до мікроцефалії. Передчасне закриття шва, що не створює загрози росту мозку, також не потребує хірургічного втручання.
Внутрішньоматкові просторові обмеження можуть відігравати певну роль у передчасному зрощенні швів черепа плода. Це було продемонстровано у спостереженнях при корональному краніосиностозі. Інші вторинні причини включають системні розлади, що впливають на кістковий метаболізм, такі як рахіт і гіперкальціємія.
Причини та наслідки раннього краніосиностозу
Декілька теорій було запропоновано для етіології первинного краніосиностозу. Але найбільшого поширення набув варіант з етіологією первинного дефекту в мезенхімальних шарах кісток черепа.
Вторинний краніосиностоз, як правило, розвивається поряд із системними розладами.
- Це – ендокринні порушення (гіпертиреоз, гіпофосфатемія, дефіцит вітаміну D, ниркова остеодистрофія, гіперкальціємія та рахіт).
- Гематологічні захворювання, які викликають гіперплазію кісткового мозку, наприклад серповидно-клітинна хвороба, таласемія.
- Низькі темпи зростання головного мозку, у тому числі мікроцефалія та її основні причини, наприклад, гідроцефалія.

Причини синдромального краніосиностозу полягають у генетичних мутаціях, відповідальних за рецептори факторів зростання фібробластів другого та третього класу.
Інші важливі фактори, які варто враховувати щодо етіології захворювання
- p align="justify"> Диференціація плагіоцефалії, що часто є результатом позиційного зрощення (який не вимагає операції і досить часто зустрічається) від зрощення лямбдоподібного шва, є надзвичайно важливим аспектом.
- Наявність кількох зрощень наводить на думку черепно-лицьового синдрому, який часто потребує діагностичної експертизи у педіатричній генетиці.
Симптоми краніосиностозу та методи діагностики
Краніосиностоз у всіх випадках характеризується неправильною формою черепа, яка у дитини визначається за типом краніосиностозу.
Основні ознаки
- Жорсткий кістковий хребет, що добре пальпується по ходу патологічного шва.
- М'яке місце (джерело) зникає, голова дитини змінює форму, чутливість у цих областях, як правило, змінена.
- Голова дитини не росте пропорційно до решти тіла.
- Підвищений внутрішньочерепний тиск.
У деяких випадках краніосиностоз не може бути помітним протягом декількох місяців після народження.
Підвищений внутрішньочерепний тиск є частою ознакою всіх типів краніосиностозів, за винятком деяких вторинних патологій. Коли тільки один шов зрощується передчасно, підвищений внутрішньочерепний тиск трапляється менше ніж у 15% дітей. Тим не менш, при синдромальному краніосиностозі, де беруть участь кілька швів, підвищення тиску може спостерігатися у 60% випадків.
Якщо дитина страждає на легку форму краніосиностозу, хвороба не може бути помічена, поки пацієнти не починають відчувати проблеми через збільшення внутрішньочерепного тиску. Це зазвичай відбувається у віці від чотирьох до восьми років.
Симптоми підвищеного внутрішньочерепного тиску
- Починаються зі стійкого головного болю, як правило, що погіршуються вранці і в нічний час.
- Проблем із зором - двоїнням, помутнінням зору або порушенням кольорового зору.
- Нез'ясовного зниження розумових здібностей дитини.
Якщо дитина скаржиться на будь-який із перерахованих вище симптомів, слід звернутися до педіатра якнайшвидше. У більшості випадків ці симптоми не будуть викликані підвищеним внутрішньочерепним тиском, але їх необхідно обов'язково вивчити.
За відсутності лікування інші симптоми підвищеного внутрішньочерепного тиску можуть включати:
- блювання;
- дратівливість;
- млявість та відсутність реакції;
- опухлі очі або труднощі в спостереженні за об'єктом, що рухається.
- порушення слуху;
- утруднене дихання.
При уважному розгляді черепа зрозуміло, що його форма який завжди підтверджує діагноз краниосиностоза. У таких випадках застосовують низку методів візуального дослідження, наприклад, рентгенограма черепа.
Рентгенографія виконується в кількох проекціях - передній, задній, бічній та зверху. Передчасно зрощені шви легко ідентифікувати за відсутністю зв'язкових ліній та наявністю кісткових гребенів по лінії шва. Самі шви або не видно, або їхня локалізація показує докази склерозу.
Черепна комп'ютерна томографія з тривимірною проекцією, як правило, не потрібна більшості немовлят. Метод іноді виконується, коли операція розглядається як наступний крок лікування або якщо результати рентгенограми неоднозначні.
Методики корекції патології, можливі ускладнення та наслідки

В останні 30 років у сучасній медицині склалося глибше розуміння патофізіології та лікування краніосиностозу. В даний час хірургія, як правило, залишається основним типом лікування для корекції деформації черепа у дітей зі зрощеннями 1-2 швів, що призводять до потворної форми голови. Для дітей з мікроцефалією, що часто спостерігається при помірному краніосиностозі, хірургія зазвичай не потрібна.
При складанні терапевтичної схеми фахівці обов'язково враховують ряд моментів.
- У пацієнтів з мікроцефалією має бути вивчено причину цього захворювання.
- При першому зверненні вимірюється коло головиу поздовжньому напрямку та надалі проводиться спостереження за змінами. Лікар повинен переконатися у нормальному зростанні мозку у пацієнтів із первинним краніосиностозом.
- Регулярно має проводитися спостереження за ознаками та симптомами підвищеного внутрішньочерепного тиску.
- Якщо є підозра про підвищений внутрішньочерепний тиск, то тут дуже доречно нейрохірургічне консультування.
- Для збереження зорових функцій у пацієнтів із підвищеним внутрішньочерепним тиском слід провести додаткові офтальмологічні консультації.
Хірургічне лікування зазвичай планується при підвищеному внутрішньочерепному тиску або корекції деформації черепа. Операція зазвичай виконується в перший рік життя.
Умови для хірургічного втручання
- Якщо форма голови не змінюється на краще у віці двох місяців, то аномалія навряд чи зміниться з віком. Раннє втручання показано, якщо діти можуть стати кандидатами щодо мінімально інвазивної хірургії. Варто відзначити, що деформація більш помітна у грудному періоді, і вона може стати менш очевидною з віком.
- Коли дитина росте, у неї з'являється більше волосся, видимі прояви аномалії можуть зменшуватись.
- Показання для хірургічної корекції краніосиностозу залежать від віку, загального стану дитини та кількості передчасно зрощених швів.
- Хірургічне лікування черепної чи черепно-лицьової деформації виконується у дітей віком 3-6 місяців, хоча серед хірургів варіюється різноманітність підходів.

Хірургічне втручання у немовлят може призвести до відносно великих втрат крові.Відповідно, слід розглянути мінімально інвазивні хірургічні методи. Одним із перспективних є використання інтраопераційної транексамової кислоти. Пацієнтів із показаннями до хірургічної корекції краніосиностозу піддавали попередньої обробки еритропоетином та транексамовою кислотою, що дозволяло підтримувати нижчі обсяги втрати крові.
Інші особливості оперативного втручання
- Хірургічне лікування у немовлят віком від 8 місяців може бути пов'язане з уповільненням росту черепа.
- Немовлята з діагностованим синдромальним краніосиностозом мають бути прооперовані якнайшвидше.
- Результати операції краще, якщо вона виконується у немовлят віком молодше 6 місяців.
Краніостеноз – (від грец. kranion – череп і stenosis – звуження) передчасне закриття черепних швів або їх вроджена відсутність.
Череп немовляти складається з 6 кісток черепа: лобова кістка, потилична кістка, дві тім'яні кістки, дві скроневі кістки. У нормі всі ці кістки черепа не зрощені, переднє і заднє тім'ячко відкриті. Кістки, перераховані вище, утримуються разом сильними, еластичними тканинами, які називаються швами. Без гнучкості цих швів мозок дитини не може рости належним чином. Мозок росте і кришка черепа дитини має також розширюватись. Шви реагують на зростання мозку шляхом "розтягування" та "виробляють" нову кістку, тим самим дозволяючи черепу рости разом із мозком. Нормальне зростання черепа відбувається перпендикулярно кожному шву.
Заднє тім'ячко закривається до кінця 2-го місяця, переднє - протягом 2-го року життя. До кінця 6-го місяця життя кістки склепіння черепа з'єднуються між собою щільною фіброзною мембраною. До кінця 1-го року життя розмір голови дитини становить 90%, а до 6 років вона досягає 95% від розміру голови дорослої людини. Змикання швів шляхом з'єднання зубчастих країв кісток починається до кінця 1-го року життя та повністю закінчується до 12-14-річного віку.
Передчасне та нерівномірне заростання тім'ячків та черепних швів у дітей – краніостеноз – перешкоджає нормальному розвитку мозку та веде до створення умов для ліквородинамічних порушень. Ліквородинамічними порушеннями прийнято називати патологічні стани, при яких порушено секрецію, резорбцію та обіг цереброспінальної рідини. Частота краніостенозу – 1 на 1000 новонароджених. При краніостенозі зазвичай підвищено внутрішньочерепний тиск, у зв'язку з цим характерний гіпертензійний головний біль, можливі розвиток застійних дисків зорових нервів з подальшою їх вторинною атрофією та порушенням зору, відставання у розумовому розвитку.
Причини
Розрізняють первинний (ідіопатичний) та вторинний краніосиностози. Розвиток вторинного краніосиностозу може бути зумовлений різними причинами. До них можуть бути віднесені вітамін D-дефіцитний рахіт, гіпофосфатемія, передозування тиреоїдного гормону у випадках лікування вродженої гіпотиреоїдної олігофренії (кретинізму).
Що відбувається?
Заростання швів черепа як передчасне, а й нерівномірне зазвичай веде до деформації черепа. У процесі контролю над розвитком форми мозкового черепа враховується так званий черепний індекс (ЧІ) - співвідношення поперечного розміру черепа до поздовжнього його розміру, помножене на 100. При нормальному (середньому) співвідношенні поперечного та поздовжнього розмірів голови (при мезоцефалії) черепний індекс у чоловіків становить 76-80,9, у жінок – 77-81,9.
При передчасному заростанні сагіттального шва (сагітальний синостоз) розвивається доліхоцефалія, при якій череп збільшується у переднезадньому напрямку і виявляється зменшеним у поперечному розмірі. У таких випадках голова виявляється вузькою та подовженою. ЧІ при цьому менше ніж 75.
 Варіант доліхоцефалії, обумовленої передчасним зарощенням сагіттального шва, при якому виникає обмеження росту черепа в поперечному напрямку і виявляється надмірним зростанням його в довжину, може бути скафоцефалія(від грецьк. skaphe - човен), цимбоцефалія (човноподібна голова, кілеголовість), при якій формується довга вузька голова з виступаючими чолом і потилицею, що нагадує перевернутий вгору кілем човен. Сідлоподібним називається подовжений у поздовжньому напрямку череп із вдавленням у тім'яній ділянці.
Варіант доліхоцефалії, обумовленої передчасним зарощенням сагіттального шва, при якому виникає обмеження росту черепа в поперечному напрямку і виявляється надмірним зростанням його в довжину, може бути скафоцефалія(від грецьк. skaphe - човен), цимбоцефалія (човноподібна голова, кілеголовість), при якій формується довга вузька голова з виступаючими чолом і потилицею, що нагадує перевернутий вгору кілем човен. Сідлоподібним називається подовжений у поздовжньому напрямку череп із вдавленням у тім'яній ділянці.
Варіантом деформації черепа, при якій череп має збільшений поперечний розмір у зв'язку з передчасним зарощенням коронарних швів (коронарний, або вінцевий, синостоз), є брахіцефалія(від грец. brachis - короткий і kephale - голова), голова при цьому широка і укорочена, черепний індекс понад 81. При брахіцефалії у зв'язку з двостороннім коронарним синостозом обличчя сплощене, нерідко проявляється екзофтальм - зміщення допереду одного або обох очних яблок.
При передчасному зарощенні коронарного шва з одного боку розвивається плагіоцефалія, або косоголовість (від грец. plagios - косий і kephale - голова). У таких випадках череп асиметричний, лобова кістка на боці синостозу сплощена, на цій же стороні можливі екзофтальм та збільшення середньої та задньої черепних ямок.
 Якщо виникає передчасне поєднане зарощення коронарного та сагіттального черепних швів, зростання черепа відбувається в основному в сторони переднього джерельця та основи, що призводить до збільшення висоти голови при обмеженні її зростання у поздовжньому та поперечному напрямках. В результаті формується високий череп конічної форми, дещо сплощений у переднезадньому напрямку (акрокранія), його часто називають баштовим черепом. Варіант баштового черепа - оксицефалія, або гостра голова (від грец. oxys - гострий, kephale - голова), при якій раннє заростання черепних швів веде до формування високого черепа, що звужується догори зі скошеним назад чолом.
Якщо виникає передчасне поєднане зарощення коронарного та сагіттального черепних швів, зростання черепа відбувається в основному в сторони переднього джерельця та основи, що призводить до збільшення висоти голови при обмеженні її зростання у поздовжньому та поперечному напрямках. В результаті формується високий череп конічної форми, дещо сплощений у переднезадньому напрямку (акрокранія), його часто називають баштовим черепом. Варіант баштового черепа - оксицефалія, або гостра голова (від грец. oxys - гострий, kephale - голова), при якій раннє заростання черепних швів веде до формування високого черепа, що звужується догори зі скошеним назад чолом.
Варіант деформації черепа, що характеризується вузькою лобовою та широкою потиличною кістками, формується у зв'язку з передчасним заростанням лобового шва. Лобові кістки при цьому зростаються під кутом (у нормі заростання лобового шва відбувається лише до кінця 2-го року життя) і на місці лобового шва формується «гребінь». Якщо в таких випадках компенсаторно збільшуються задні відділи черепа та поглиблюється його основа, виникає тригонокранія, або трикутний череп (від грец. Trigonon – трикутник, kephale – голова).
Ізольований синостоз ламбдоподібного шва зустрічається вкрай рідко і супроводжується сплощенням потилиці та компенсаторним розширенням передньої частини черепа зі збільшенням переднього тім'ячка. Нерідко він поєднується з передчасним закриттям сагіттального шва.
При вторинному краніостенозіна ранньому етапі його розвитку може бути ефективним консервативне лікування основного захворювання. При первинному краніостенозі, а також при вторинному краніостенозі в разі значної внутрішньочерепної гіпертензії, що вже розвинулася, показана декомпресивна операція: формування краніоектомічних проходів шириною до 1 см по лінії шовних окостенінь. Своєчасне хірургічне лікування при краніостенозі може забезпечити надалі нормальний розвиток мозку.
Лікування
Найактивнішим періодом зростання мозку вважається вік до двох років. Таким чином, з функціональної точки зору запобігти краніостенозу можна раннім хірургічним лікуванням. Оптимальним віком щодо операції з приводу краниосиностоза вважатимуться період із 3 до 9 місяців. Перевагами лікування у цьому віці можна вважати: легкість маніпулювання з тонкими та м'якими кістками черепа; полегшення остаточного ремоделювання форми черепа швидко зростаючим мозком; більш повне та швидке загоєння залишкових кісткових дефектів.
Якщо лікування виконується після п'яти років, то сумнівно, що воно призведе до значного поліпшення функції головного мозку. Більшою мірою операція буде спрямована на усунення деформації голови. Основною особливістю сучасного хірургічного лікування є не тільки збільшення об'єму черепа, а й виправлення його форми та поєднаної деформації обличчя під час однієї операції.
На що слід звернути увагу батькам
- Незвичайна форма голови дитини
- Раннє закриття великого джерельця (до року)
- Невідповідність темпів зростання кола голови дитини вікової норми (див. коло голови хлопчиків та коло голови дівчаток)
- Поганий сон, занепокоєння дитини, погіршення дитини під час зміни погоди, відрижка, відставання в психомоторному розвитку (див. психомоторний розвиток дитини)
При виявленні у дитини зазначених вище симтом слід звернутися до фахівців:
- Невропатолог - оцінює наявність неврологіческой симптоматики, затримку темпів розвитку дитини
- Офтальмолог – оцінює ознаки внутрішньочерепної гіпертензії за результатами огляду очного дна (у запущених випадках - зниження гостроти зору)
- Педіатру – оцінює наявність інших аномалій розвитку органів та систем, соматичну патологію
- Генетику – виявляє наявність генетичного характеру захворювання, ймовірності аномалій інших органів прокуратури та систем і прогноз повторення подібної патології в наступного дитини
Краще перестрахуватися і направити дитину з деформацією черепа до фахівця, ніж пропустити патологію.
Сподобалася стаття? Поділися посиланням
Череп новонародженої дитини складається із шести окремих кісток, з'єднаних тонкими еластичними прошарками волокнистої тканини. У медичній практиці їх називають черепними швамиабо джерельцями.
Необхідні такі ділянки у тому, щоб під час пологового процесу кістки частково перекривалися. Такий нюанс дозволяє виключити травми головного мозкуновонародженого.
Джерела зникають у дитини протягом першого року життя. Передчасне зрощування м'яких тканин називається краніосиностоз (краніостеноз) та є серйозною патологією.
Поняття та характеристика
Краніостеноз у дитини.
Краніосиностоз є патологією, при якій відбувається раніше закриття або повна відсутність черепних швіву дітей. Даний стан призводить до внутрішньої черепної гіпертензії, значної деформації черепа та обмеження його обсягу.
Патологія може бути первинною чи вторинною. У першому випадку захворювання розвивається на тлі неправильного формування кісткового скелета та окостеніння черепа, у другому – важливу роль відіграє порушення процесу росту головного мозку.
Особливості захворювання:
- патологія починає прогресувати на етапі внутрішньоутробного розвитку плода;
- у поодиноких випадках захворювання проявляється у новонароджених дітей у перші місяці життя;
- якщо при народженні чи перші місяці життя патологія була виявлено, то старшому віці ризик її розвитку виключається.
Причини виникнення
Основою патологічного процесу є порушення формування кісткового скелета плода.
Причини розвитку такого стану у медичній практиці до кінця не вивченіАле фахівці виділяють кілька факторів, які підвищують ризик краніосиностозу у новонароджених.

Найчастіше патологія поєднується коїться з іншими пороками у розвитку дитини.
Причинами виникнення патологіїє такі фактори:
- спадкові патології (наприклад, синдром Крузона);
- наслідки гормонального дисбалансу;
- серйозні ендокринні патології;
- становище плода, при якому відбувається здавлювання його черепа маткою;
- передчасне синостозування одного або кількох черепних швів;
- зловживання шкідливими звичками під час вагітності;
- безконтрольний прийом сильнодіючих медикаментів у період виношування плода;
- неправильне становище плода під час вагітності;
- сповільнене зростання головного мозку;
- перинатальні травми;
- гематологічні захворювання;
- генетичні аномалії;
- дія внутрішньоутробних інфекцій.
Які ознаки синдрому Дауна у новонародженого? дізнайтесь прямо зараз.
Класифікація: види та форми
У медичній практиці класифікація краніосиностозу здійснюється в декількох напрямках. Патологія може бути синдромальної та несиндромальної.У першому випадку захворювання супроводжується іншими вадами, у другому розвивається самостійно.

Залежно від кількості зрощених швів краніосиностоз поділяється на пансіностоз(зрощування всіх швів черепа), моносиностоз(зрощування одного шва) та полісиностоз(Зрощення кількох швів).
Моносиностоз поділяється на окремі види:
- лямбдоподібнийодносторонній або двосторонній краніосиностоз (передчасне зрощування лямбдоподібного шва);
- ізольованийметопічнийкраніосиностоз (заростання метопічного шва);
- коронарнийодносторонній або двосторонній краніосиностоз (зрощування коронарного шва);
- ізольований сагітальнийкраніосиностоз (передчасне заростання сагіттального шва).
Симптоми та ознаки
Симптоматика краніосиностозу безпосередньо залежить від стадії прогресування патологічного процесу та кількості закритих швів. Важливу роль відіграє період формування плода, під час якого виявилася ця патологія.
Якщо шви почали закриватись у перші місяці вагітності, то симптоми будуть більш виражені.
Зовнішні ознаки краніосиностозу виявляються відразу після народження дитини та добре помітні візуально.
Симптомамипатології є такі фактори:

Діагностика
Починається діагностика краніосиностозу у дитини з візуального огляду. Лікар промацує тім'ячко, виявляється відхилення від норми і збирає повний анамнез. Параметри черепа малюка вимірюються за допомогою спеціальної стрічки.
На підставі зібраних даних спеціаліст призначається додаткові аналізи, процедури та консультації з профільними лікарями. Обстеження новонародженого має проводитися комплексно і включати виявлення можливих додаткових патологій.
Діагностикакраніосиностоз включає такі процедури:
- МРТ та КТ головного мозку;
- ангіографія;
- неврологічне обстеження;
- фізикальне обстеження;
- УЗДГ судин шиї та голови;
- нейросонографія;
- консультація офтальмолога;
- офтальмоскопія;
- рентген мозку.
Методи лікування

При лікуванні краніосиностозу в медичній практиці використовується два основні методи хірургічне втручання та ендоскопія.
Радикальні способи виправлення недуги є найефективнішими.
Ендоскопіяпроводиться лише до шестимісячного віку дитини та за наявності мінімальних ускладнень патологічного процесу. Рішення про використання конкретної методики лікування краніосиностозу приймає лікар на підставі комплексного обстеження малюка.
Терапевтична схема
Терапевтичне лікування краніосиностозу включає кілька етапів. Після огляду дитини лікар визначає рівень розвитку недуги і виявляє наявність ускладнень патологічного процесу.
Для проведення оперативного втручання є певні протипоказання.
Наприклад, період загострення вірусного захворювання, хвороби, пов'язані із складом крові чи наявність у малюка високої температури. Після обстеження вибирається конкретний різновид хірургічного втручання.
Схема лікування краніосиностозу:

Хірургічне
Хірургічне втручання є головним та найефективнішим способомусунення краніосиностозу.
Метою даної процедури є надання черепу правильної форми за рахунок розтину передчасно зрощених швів.
У деяких випадках фахівці використовують дистракційні апарати для ремоделювання кісток.
Особливості операції:
- Рекомендується проводити процедуру до семи місяців (у перший рік життя дитини відбувається активне зростання головного мозку).
- Раннє хірургічне втручання дозволяє підвищити регрес усіх патологічних станів у дитини.
- Своєчасно проведена операція значно підвищує ймовірність сприятливих прогнозів для малюка.
Щодо лікування гідроцефалії у дитини ви знайдете на нашому сайті.
Прогнози
Краніосиностоз у дітей – фото до та після:

Прогнози при краніосиностозі залежить від форми наявного захворювання. Практично повністю усунути наслідкинедуги можна лише вчасно вжитими заходами лікування.
У деяких випадках ускладнення призводять до смерті дитини в перший рік життя.
Малята спочатку заражаються ГРВІ, а потім на тлі простудного захворювання у них прогресує пневмонія. Несприятливий прогнозспостерігається лише при синдромальній формі краніосиностозу.
Нюансипрогнозів при патології:
- Чим раніше проводиться хірургічне втручання, тим нижчим буде ризик ускладнень.
- Ендоскопія супроводжується меншою крововтратою для дитини (процедура має вікові обмеження).
- Якщо проводити операцію після досягнення дитиною трьох років, то ризик розвитку ускладнень буде максимальним.
Специфічних заходів профілактики краніосиностозу у дітей не існує.
До неспецифічних профілактичних дій належать уважне ставлення жінки до власного здоров'я та періоду вагітності, регулярні огляди у гінеколога, а також своєчасне попередження ризику внутрішньоутробних інфекцій.
Якщо у дитини діагностовано краніосиностоз, то лікування недуги необхідне проводити у найкоротші терміни.
Про прогнози краніосиностозу у дітей ви можете дізнатися з відео:
Переконливо просимо не займатися самолікуванням. Запишіться до лікаря!
Краніосиностоз називають патологію зарощування швів черепної коробки, що є причиною виникнення деформації нормальної форми голови. Метопічний синостоз (тригоноцефалія) – найрідкісніший вид краніосиностозу, що займає близько 10-25% серед подібних захворювань.
Метопічний синостоз у дитини переважно діагностується ще в пологовому будинку. Легкі форми можуть бути виявлені при огляді неонатологом або педіатром (у пізнішому віці). Лікується тригоноцефалія за допомогою оперативного втручання.
Метопічний синостоз виникає внаслідок передчасного зарощування черепа у сфері метопічного шва. Зазначена анатомічна структура поєднує між собою частини лобової кістки. Нормальним вважається закриття метопічного шва у проміжку 8-24 місяців. Несвоєчасне зарощування шва стає причиною деформації черепної коробки та верхньої частини обличчя.
Виділяють два види метопічного синостозу: тригоноцефалія та асимптоматичний краніосиностоз. Перший тип деформації має такі особливості:
- Закриття шва зазвичай відбувається внутрішньоутробно або ранньому дитячому віці (до 2 місяців);
- Деформація формується на кшталт гіпотелоризму чи тригоноцефалії;
- Клінічно це проявляється зменшенням відстані між орбітами;
- Місце зарощування можна визначити за допомогою пальпації як невеликого горбика;
- Повне зарощування та згладжування закінчується до 2 місяців.
Раніше закриття метопічного шва є причиною недостатнього розвитку лобової кістки. Візуально це характеризується як непропорційний, причому відносно невеликий овал обличчя.
Другий тип (асимптоматичний  краніосиностоз) розвивається відносно пізніше. Зарощування мепотичного шва спостерігається віком 3-4 місяців. На з'єднанні утворюється кістковий гребінь, який можна виявити пальпаторно. Асимптоматичний краніосиностоз не деформує лобову кістку та овал обличчя, тому візуальна діагностика ускладнюється.
краніосиностоз) розвивається відносно пізніше. Зарощування мепотичного шва спостерігається віком 3-4 місяців. На з'єднанні утворюється кістковий гребінь, який можна виявити пальпаторно. Асимптоматичний краніосиностоз не деформує лобову кістку та овал обличчя, тому візуальна діагностика ускладнюється.
Загальна характеристика захворювання
Метопічний синостоз у дитини є рідкісною патологією цієї групи захворювань. В останні роки відзначається тенденція щодо збільшення частоти розвитку захворювання на популяцію через підвищений вплив тератогенних факторів під час вагітності (радіація, лікарські препарати, неправильне харчування). Пусковим механізмом щодо розвитку захворювання може стати травма черепа під час проходження дитиною родових шляхів.
Клініка метопічного синостозу характеризується:
- Синдром гіпертензії;
- Порушення психічної сфери;
- Патологією роботи зорового нерва.
Гіпертензія обумовлена підвищенням тиску усередині черепної коробки.Через патологічне звуження простору кровоносні судини не мають можливості розвиватися у звичному режимі. Це може спричинити порушення локального кровообігу з наступною ішемією.

Найактивніше зростання головного мозку та нейронів здійснюється в період до двох років. Передчасне зарощування метопічного шва спричиняє брак місця для зростання сірої речовини, тому тригоноцефалія веде до розумової неповноцінності. У ранньому віці патологія розвитку цієї сфери є оборотною. Вона коригується з допомогою оперативного втручання.
Зменшення відстані між орбітами сприяє стисканню зорового нерва. Імпульси, проходячи таким пучкам, спотворюються, що призводить до виникнення офтальмологічних патологій.
Діагноз метопічний синостоз може бути педіатром при профілактичному огляді дитини. Крім характерної форми обличчя, при пальпації області зарослого шва можна виявити гребінь косного походження. Неврологічні симптоми тригоноцефалії визначити складно, тому діагностика складає основі перевірки рефлексів під час огляду невропатологом.
Для диференціальної діагностики використовується комп'ютерна томографія. Метод дозволяє переконатися в наявності диспропорції в краніоцеребральній ділянці, а також підтвердити присутність здавлювання лобових частин мозку в сагітальному напрямку.
Лікування метопічного синостозу
Тригоноцефалія є показанням для проведення оперативного втручання.

Своєчасна діагностика та негайне лікування знижує ризик розвитку ускладнень до мінімуму. Оптимальним періодом щодо хірургічного втручання вважається вік від 3 до 9 місяців. Кісткові структури в цей період відносно лабільні, завдяки чому проведення операції не ускладнюється необхідністю трепанації черепа.
Швидке зростання головного мозку в цей період сприяє якнайшвидшому вирівнюванню деформації без наслідків для нервової системи. Кісні дефекти гояться повністю, майже не залишаючи шрамів, а період реабілітації проходить відносно краще.
Особливістю оперативного втручання при метопічний синостозі є збільшення об'єму черепної коробки поряд зі зміною її форми. У цьому усувається деформація лицьового відділу. Регенеративні можливості нервової системи залежать від віку.
Чим легший стан пацієнта, тим менше ускладнень буде після операції. Хірургічне втручання після 5 років не дуже результативним. Поліпшення когнітивних функцій така операція не дасть.
Тригоноцефалія без операції з часом прогресуватиме. Глибока деформація черепа без необхідної пластики може стати причиною повної недієздатності щодо психічної сфери та погіршення зору. Після оперативного втручання під час реабілітації рекомендується застосування фізіотерапевтичних процедур.
Метопічний синостоз є важкою формою деформації черепної коробки у сагіттальному напрямку. Зазначена патологія може спричинити виникнення цілого ряду ускладнень. Велику роль грає своєчасна діагностика захворювання.

Після виявлення підозрілих симптомів необхідно повідомити про це педіатра або самостійно звернеться до невропатолога. Необхідно пам'ятати про те, що раніше проводиться оперативне втручання, тим менше буде наслідків у майбутньому.